Призвание побеждать боль. Откровения столичного врача-анестезиолога
АСТАНА. КАЗИНФОРМ - Врач-анестезиолог отделения детской кардиохирургии Национального научно-медицинского центра Асель Кабаканова в этом году приняла непосредственное участие в спасении 700-граммовой девочки, которой срочно требовалась операция на сердце. В эксклюзивном интервью корреспонденту МИА «Казинформ» Асель Кабаканова рассказала о специфике подобных операций.

- Асель, расскажите немного о самом диагнозе. Чем грозило девочке отсутствие своевременного хирургического вмешательства?
- Диагноз звучит: «открытый артериальный проток». Все дети рождаются с этим сосудом, это дополнительный сосуд, и внутриутробно они живут при помощи него. Но по физиологии после рождения этот сосуд должен закрываться самостоятельно. Однако, у некоторых детей по разным причинам он не закрывается - либо большие размеры, либо прочие физиологические особенности. Соответственно, если сосуд не закрывается в течение месяца, необходимо произвести хирургическое вмешательство. В данном случае, как я уже сказала, ребенок был недоношенным. У таких детей этот сосуд является значимым с позиции гемодинамики, то есть он закрывается не сразу и усугубляет общее состояние ребенка. Поэтому, в этом случае, несмотря на маленький вес, новорожденность и прочие факторы, необходимо было срочно закрывать сосуд. Что касается несвоевременного вмешательства, оттягивание операции дало бы нагрузку на легкие, в первую очередь, что затрудняло бы дыхание ребенка. Недоношенные дети, как правило, сразу попадают на искусственную вентиляцию легких, так как дыхание посредством артериального протока сильно затрудняется. Есть дети, которые после рождения живут с подобным пороком сердца, но со временем порок все равно даст о себе знать. Так что, при такой патологии поражаются сердце и легкие.
- Мы знаем, что для проведения операции Вам пришлось выезжать в Кокшетау.
- Это было очень неожиданно, но раздумывать у нас времени не было, нужно было спасать маленького человечка. Вызов поступил - нужно реагировать. Ребенок родился недоношенным, с врожденной патологией сердца. На момент операции ей было 1,5 месяца и она весила всего 700 г, а к моменту рождения ее вес был и того меньше. Маленькая пациентка находилась на искусственной вентиляции легких, с нестабильной гемодинамикой. Ситуация осложнялась еще и тем, что этот случай произошел в Кокшетау, из-за маленького веса и врожденного порока сердца девочка была нетранспортабельной, и нам нужно было проводить операцию на месте. Скажу откровенно - учитывая все вышеперечисленные обстоятельства, было немного страшновато, но у нас не было выбора, девочке нужна была срочная помощь. Сам процесс оперативного вмешательства, включая анестезию, прошел относительно гладко, наши коллеги из Кокшетау также оказали нам всю необходимую помощь. Стабилизировав состояние ребенка, мы совместно с лечащим врачом, проводили консультации уже по телефону, в целом все завершилось хорошо.
- С какими сложностями столкнулись во время операции?
- Сложность заключалась именно в критично маленьком весе. Это составляет основную головную боль при подобных операциях. Заведомо зная об этом, мы должны быть готовы к тому, что, возможен ряд осложнений и форс-мажорные ситуации.
- Были ли проведены в Казахстане аналогичные операции до этого момента?
- Да, такие операции проводятся в нашей стране, в том числе и у нас в ННМЦ, в отделении детской кардиохирургии. Что касается конкретно этого случая, в Кокшетау такая операция была проведена впервые.
- Анестезиология - одна из важнейших составляющих любого оперативного вмешательства. Расскажите немного о специфике анестезии именно в сфере детской кардиохирургии.
- Анестезиология всегда идет в комплексе с хирургией, поэтому это командная работа, где успех операции зависит от каждого ее участника. Что касается детей, здесь все обстоит немного сложнее. Нужно понимать, что ребенок - это отнюдь не уменьшенная копия взрослого человека, как считают некоторые люди. У детского организма свои отдельные параметры, отличные от организма взрослого. На любые манипуляции медицинского характера, дети реагируют очень быстро. Причем, их состояние меняется экстренно, как от хорошего к плохому, так и в обратном направлении. Именно поэтому, анестезия в детской практике очень сложна вследствие своей непредсказуемости. К состоянию ребенка как до операции, так и после нее должно быть приковано все внимание. К примеру, мои коллеги, работающие со взрослыми пациентами, считают, что работа с детьми намного тяжелее.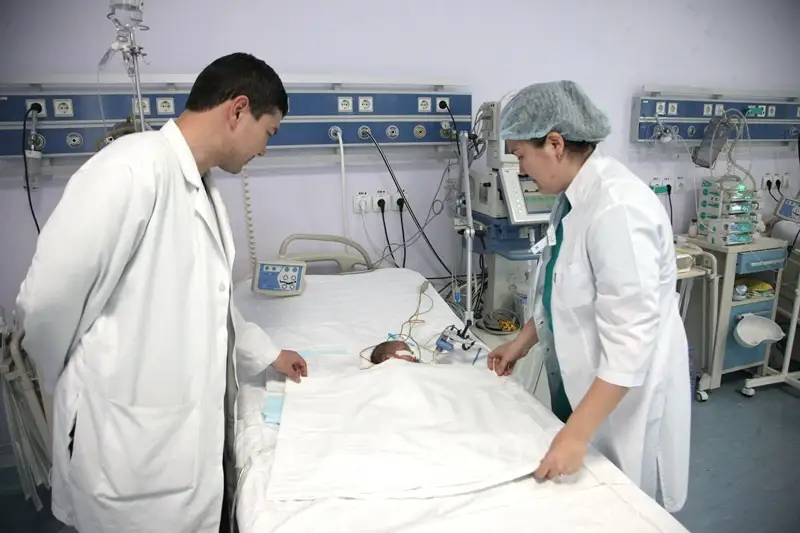
- Вы сами решили избрать эту профессию, или так случилось волею судьбы?
- Изначально, я - педиатр по образованию, но всегда хотела быть именно реаниматологом. Возможно, есть люди, которые напротив, опасаются работать в реанимации, но мне это нравится. Я никогда об этом не жалела, и вряд ли когда-нибудь буду. Мне всегда нравилось приносить пользу людям, а уж тем более маленьким детям. Дети никогда не врут. Соответственно, любое твое действие будет сразу видно. Если ты действительно качественно выполняешь то, что требуется, ребенок очень быстро на это отвечает. Состояние ребенка может поменяться к лучшему буквально за 3-4 часа, это происходит, что называется «на глазах». От детей всегда есть отдача, что, наверное, стимулирует всех педиатров. Взрослые часто жалуются, даже несмотря на улучшение состояния, а у детей все «написано на лице».
- Как Вы пришли к своему любимому делу? Расскажите, как все начиналось.
- Окончив Карагандинский государственный университет, я работала в детской поликлинике Караганды в течение года. Затем приехала сюда, где сначала работала кардиологом, потом перевелась в анестезиологию.
- Давайте затронем немного грустную тему. Операции на сердце у детей - вещь очень опасная и непредсказуемая. Часто ли бывают летальные исходы?
- Летальность, конечно, присутствует. Как бы не было обидно и больно, это реальность. Но согласно статистике, показатели идут к уменьшению. Действительно, есть улучшения к лучшему, медицина не стоит на месте. Будем надеяться, что в будущем мы приблизимся к нулевой отметке в вопросе летальности при операциях детей.
- Спасибо за беседу.